Wirus opryszczki pospolitej
| Wirusy opryszczki pospolitej | |
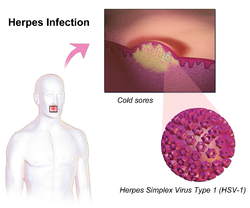 Obraz wirusa HSV1 z główną manifestacją kliniczną (opryszczka wargowa) |
|
| Systematyka | |
| Rodzina | Herpesviridae |
| Cechy wiralne | |
| Skrót | HSV, HHV-1 i HHV-2 |
| Kwas nukleinowy | DNA |
| Liczba nici | ds |
| Liczba segmentów | jeden |
| Osłonka | ikozaedralna |
| Nagi kwas nukleinowy | zakaźny |
| Rezerwuar | człowiek |
| Wywoływane choroby | opryszczkaopryszczkowe zapalenie mózgu |
Wirusy opryszczki pospolitej, HSV (herpes simplex virus, HHV-1 i HHV-2, human herpesvirus – ludzki herpeswirus) – otoczkowe DNA-wirusy, należące do rodziny herpeswirusów.
Podstawowe właściwości
Otoczka wirusów opryszczki pospolitej jest bardzo obszerna – kompletny wirion ma średnicę 120 – 200 nm, podczas gdy nagi kapsyd wykazuje średnicę ok. 100 nm. Nukleokapsyd ma symetrię ikosaedralną, kwas nukleinowy to dwuniciowy DNA. Genom tych wirusów koduje ok. 100 polipeptydów, przy czym wiele z nich jest bardzo podobnych u obydwu gatunków, co utrudnia ich rozróżnienie w badaniach laboratoryjnych.
Gatunki[edytuj | edytuj kod]
Wyróżnia się dwa gatunki wirusów opryszczki pospolitej:
- HHV-1 (dawniej HSV-1, herpes labialis – opryszczka wargowa)
- HHV-2 (dawniej HSV-2, herpes genitalis – opryszczka narządów płciowych).
Nazwy te odzwierciedlają tylko najczęstsze miejsca zakażenia. Zdarza się, że HSV-2 jest przyczyną opryszczki wargowej i vice versa, mimo dość dużego tropizmu poszczególnych typów do różnych tkanek.
Epidemiologia i chorobotwórczość

Wykwity opryszczkowe na wardze górnej.
Naturalnym gospodarzem HSV jest człowiek, ale in vitro mogą się one namnażać również w komórkachinnych zwierząt. Źródło zakażenia stanowią wyłącznie ludzie, zarówno z opryszczowymi wykwitami, jak i w stanie bezobjawowego zakażenia. Może się rozprzestrzeniać poprzez kontakt bezpośredni, może też przechodzić z matki na płód lub na noworodka (zakażenie okołoporodowe). Największe znaczenie ma pierwsza droga szerzenia: w większości przypadków do zakażenia dochodzi w okresie do 2 lat od chwili narodzin lub w czasie porodu. Wirus opryszczki może przetrwać w komórkach nerwowych zakażonego organizmu (tzw. latencja wirusów). Aktywacja wirusa może nastąpić pod wpływem czynników zewnętrznych (stres, przeziębienie, miesiączka, osłabienie organizmu itd.), rzadziej spontanicznie.
Wirus jest przyczyną głównie zmian zapalnych na granicy skóry i błony śluzowej (okolice warg i narządy płciowe), a także rzadziej zapalenia spojówki i rogówki, skóry lub opryszczkowego zapalenia mózgu. Wirusy opryszczki pospolitej mają też prawdopodobnie związek z rakiem szyjki macicy, ale nie stanowi on bezpośredniego, samodzielnego czynnika etiologicznego (chodzi tutaj głównie o HHV-2). Infekcja wirusem HSV-1 stanowi silny czynnik ryzyka w rozwoju choroby Alzheimera. W leczeniu cięższych zakażeń wirusem opryszczki stosuje się Acyklovir.
Identyfikacja laboratoryjna
Jak już wspomniano, HHV-1 i HHV-2 są trudne do rozróżnienia, choć nie jest to niemożliwe. Okazuje się jednak, że ma to głównie znaczenie w badaniach epidemiologicznych, gdyż leczenie chorób wywołanych przez obydwa gatunki jest takie samo, a objawy kliniczne choroby są z reguły bardzo charakterystyczne i łatwe do rozpoznania.
W laboratorium HHV-1 i HHV-2 mogą być zidentyfikowane na drodze odczynów serologicznych, np. odczynu wiązania dopełniacza, stosuje się także swoiste metody z użyciem przeciwciał monoklonalnych, np. test ELISA i metody immunofluorescencyjne. W hodowlach komórkowych wirusy opryszczki doprowadzają do powstania olbrzymich komórek, przy czym niektóre z nich są wielojądrowe. Te metody, podobnie jak próba odszukania komórek olbrzymich w zeskrobinach z miejsca objętego chorobą, są obecnie bardzo rzadko stosowane.
Przypisy
- Skocz do góry ↑ Wozniak MA., Mee AP., Itzhaki RF. Herpes simplex virus type 1 DNA is located within Alzheimer’s disease amyloid plaques.. „The Journal of pathology”. 1 (217), s. 131–8, styczeń 2009. DOI: 10.1002/path.2449. PMID: 18973185.
Opryszczka: wirus stary jak świat
Nie wiemy, czy towarzyszył człowiekowi o początków istnienia gatunku ludzkiego. Natomiast w najstarszych zachowanych do dziś źródłach pisanych dotyczących chorób i ich leczenia znajdują się wzmianki o opryszczce. Uprzykrzała życie już starożytnym Egipcjanom i Sumeryjczykom kilka tysięcy lat przed naszą erą. Natomiast używaną do dziś nazwę łacińską herpes simplex (czyli po polsku „opryszczka zwykła”) nadał chorobie ojciec medycyny – Hipokrates. Z biegiem lat zaobserwowano pewną zależność: im gorsze warunki sanitarne, stan odżywienia i kondycja zdrowotna populacji oraz im bardziej zmienne warunki klimatyczne, tym więcej osób choruje na opryszczkę.
Co ciekawe: większość populacji (około 80 procent ludzi) to nosiciele wirusa. Jednak tylko połowa z nich choruje na opryszczkę – reszta nosicieli potrafi przez całe życie skutecznie „trzymać na uwięzi” tego wirusa. Dlaczego? Medycyna nie potrafi jeszcze odpowiedzieć na to pytanie.
Pierwsze spotkanie
Wirus herpes simplex to jeden z najbardziej tajemniczych i podstępnych wirusów. Wywołuje opryszczkę zwykłą, która potocznie bywa nazywana „zimnem”, „febrą” lub „skwarką”. Jest to częste schorzenie skóry i błon śluzowych mające nawracający przebieg. Do zakażenia tym wirusem dochodzi najczęściej we wczesnym dzieciństwie (w ciągu pierwszych dwóch lat życia) , a czasem nawet już w trakcie narodzin, kiedy przechodzi on z matki na dziecko (tzw. zakażenie okołoporodowe).
Wirus ten jest bardzo zaraźliwy. Przenosi się albo drogą kropelkową – przez kichanie czy kaszel (i dlatego z powodzeniem szerzy się w skupiskach ludzkich), albo przez bezpośredni kontakt z osobą zakażoną, np. podczas pocałunku, picia z jednego naczynia czy używania wspólnego ręcznika do rąk. Zakażenie pierwotne, czyli pierwsze w życiu spotkanie z HSV, z reguły przebiega bezobjawowo lub nie zostaje rozpoznane. Dlatego zazwyczaj nawet nie wiemy, czy i kiedy staliśmy się nosicielami tego mikroba. Tylko u nielicznych pechowców ta pierwsza randka nie tylko jest zauważalna, ale może mieć ciężki przebieg, czasem nawet zagrażający życiu. To dlatego, że niedojrzały układ odpornościowy noworodka nie potrafi radzić sobie z tym agresorem.
Związek na całe życie
Wirus, który dostał się do organizmu, pozostaje w nim już do końca życia nosiciela. Jego siedziba jest układ nerwowy zarażonego człowieka. HSV migruje do komórek nerwowych, gdzie pozostaje w stanie uśpienia (to tzw. latencja wirusa) aż do kolejnego uaktywnienia się i ataku na organizm żywiciela. Nie wiadomo, kiedy znowu „podniesie głowę” i wywoła opryszczkę. To jedna z jego tajemnic, do dziś nieodkryta przez medycynę. Nie wiemy, dlaczego u jednych ludzi opryszczka pojawia się kilka razy w roku, u innych zaledwie parę razy w życiu, a u jeszcze innych – nigdy, mimo że są nosicielami wirusa.
Można by zadać pytanie, dlaczego układ odpornościowy nie zwalcza tego intruza, tylko pozwala mu spokojnie bytować kilkadziesiąt lat? Rzeczywiście po pierwszym zakażeniu organizm wytwarza w reakcji na wirusa odpowiednie przeciwciała. Krążą one we krwi, ale nie są w stanie zwalczyć HSV, gdyż wirus ten „bawi się w ciuciubabkę” z siłami obronnymi, ukrywając się w komórkach nerwowych. Wtedy pozostaje poza zasięgiem układu odpornościowego. W uśpieniu nie wytwarza bowiem białek, które zdradziłby układowi immunologicznemu jego obecność i postawiłyby w stan alarmu limfocyty. Kiedy ponownie budzi się i przechodzi w fazę aktywności, zaczyna wytwarzać białka, które zaburzają prawidłowe działanie układu odpornościowego. Dlatego jesteśmy bezbronni przy każdym kolejnym ataku i opryszczka pojawia się następny raz
Jest nas dwóch
Istnieją dwa typy wirusa opryszczki zwykłej oznaczone dwiema cyframi: HSV-1 i HSV-2. Są jak bracia bliźniacy – nie całkiem identyczni, a jednak trudni do rozróżnienia. Możliwe jest to wyłącznie w drodze badań laboratoryjnych. Noszą własne imiona, ale różnią się one tylko jedną cyfrą.
Herpeswirus typu 1 (HSV-1) jest odpowiedzialny za powoduje opryszczkę wargową – pojawiającą się wokół ust (na granicy czerwieni wargowej i zwykłej skóry) oraz w okolicach nozdrzy czy na policzkach. Na początku infekcji chory czuje mrowienie, świąd, pieczenie, a następnie ból. W drugim etapie choroby (po 2-3 dniach) pojawiają się pęcherzyki wypełnione surowiczym płynem zawierającym aktywne wirusy. Pęcherzyki występują w skupiskach i mają tendencję do zlewania się w większe wykwity. Następnie zmieniają się w bolesne nadżerki, potem w strupki, aż w końcu stopniowo goją się.
Opryszczka jest schorzeniem samoustępującym. Oznacza to, że wyleczenie następuje samoistnie, zwykle w okresie 8-10 dni od pojawienia się pierwszych objawów.
Herpeswirus typu 2 (HSV-2) to wirus opryszczki płciowej. Atakuje głównie okolice genitaliów u kobiet i mężczyzn. Ten rodzaj opryszczki to jedna z najczęstszych chorób przenoszonych drogą płciową. Można się nią zarazić wyłącznie przez kontakt seksualny z osobą zainfekowaną. Jednak partner zarażający niekoniecznie musi mieć zewnętrze objawy zakażenia (pęcherzyki na narządach płciowych). Często nawet nie wie, że w jego organizmie bytuje HSV-2. Szacuje się, że co 5 dorosły człowiek jest zarażony herpeswirusem typu 2. Jednak odsetek ten może być większy, gdyż wirus przeniesiony drogą płciową często rozwija się bezobjawowo lub symptomy choroby są tak słabo nasilone, że pacjenci nie zgłaszają się z tego powodu do lekarza. Przebieg i objawy zakażenia genitaliów wyglądają podobnie jak w przypadku opryszczki wargowej.
Nazwy „opryszczka wargowa” i „opryszczka płciowa” odzwierciedlają jedynie najczęstsze miejsce zakażenia. Natomiast zdarza się, że HSV-1 wywołuje opryszczkę genitaliów, a HSV-2 jest przyczyną opryszczki wargowej. Leczenie w obu przypadkach jest podobne.
Uwaga: Wbrew temu, co sądzi większość z nas, źródłem zakażenia jest każdy nosiciel wirusa opryszczki zwykłej – nie tylko taka osoba, która właśnie ma pęcherzyki na ustach lub genitaliach. Także w stanie zakażenia bezobjawowego (czyli wtedy, kiedy wirus „śpi”) nosiciel może infekować kolejne osoby.
Do ataku!
Istnieje wiele czynników, które mogą aktywować HSV i powodować wystąpienie objawów opryszczki. Wszystkie wiążą się z obniżeniem naturalnej ogólnej odporności organizmu.
– stres, zmęczenie, przepracowanie – wtedy siły obronne ustroju są obniżone,
– choroba osłabiająca układ odpornościowy – np. grypa, infekcja górnych dróg oddechowych,
– nadmierna ekspozycja na słońce – intensywne opalanie się osłabia układ immunologiczny, więc nie przesadzaj z plażowaniem: choroba wprawdzie nazywa się „zimno”, ale często pojawia się w środku upalnego lata,
– menstruacja – szczególnie na 7-10 dni przed pojawieniem się krwawienia naturalne zmiany hormonalne w cyklu miesiączkowym powodują obniżenie odporności,
– duże wahania temperatury i wilgotności powietrza, wiatr i mróz – czynniki te powodują uaktywnienie wirusów opryszczki.
Kiedy wirus przebywający w komórkach nerwowych w obrębie twarzy lub genitaliów zostanie obudzony z uśpienia, powiela się w milionach kopii. Te cząstki przemieszczają się wzdłuż nerwu, w kierunku skóry. Właśnie wtedy pacjent czuje mrowienie i pieczenie w miejscu zakończeń nerwowych w skórze. Zaatakowane przez wirusa komórki obumierają, a reakcja obronna układu immunologicznego powoduje, że pęcherzyki opryszczki powiększają się i rozrastają. Kiedy cykl życiowy wirusa kończy się, następuje samowyleczenie i zagojenie zmian chorobowych.
Jak to się leczy?
Opryszczka to nie jest wyłącznie oszpecający defekt kosmetyczny i uciążliwość w kontaktach towarzyskich. Czasem wirus atakuje mózg i opony mózgowe, spojówkę i rogówkę oka, a powikłania mogą być bardzo groźne. Dlatego nie powinno się czekać, aż „samo przejdzie”.
Medycyna ma już do dyspozycji skuteczną broń przeciwko wirusom opryszczki. W lżejszych przypadkach ograniczonych do niewielkiej powierzchni skóry stosuje się leczenie miejscowe. Jako środki przeciwzapalne, osuszające zmiany i odkażające służą pasty cynkowe i maść Viosept (na receptę). Lek przeciwwirusowy w postaci maści (acyklowir, pencyklowir) także aplikuje się bezpośrednio na zmiany chorobowe.
Jeśli objawy opryszczki są bardziej nasilone lub często uporczywie nawracają, lekarz może zdecydować się na leczenie ogólne. Wówczas doustnie lub nawet dożylnie poda acyklowir (np. Heviran, Zovirax, Antivir, Herpex, Hascovir, Vratizolin). Ostatnio wprowadzono też nowe, bardzo skuteczne pochodne acyklowiru: walacyklowir i famcyklowir. Dodatkowo lekarz może zlecić przyjmowanie witamin z grupy B (B1 i B2).
Pacjenci mają też do dyspozycji stosunkowo nowy lek – dostępny bez recepty krem Erabazan zawierający dokonazol. Ta substancja aktywna w odróżnieniu od acyklowiru nie zwalcza już aktywnego wirusa, tylko zapobiega wnikaniu go do zdrowych komórek skóry. Dzięki temu ogranicza namnażanie się wirusa, skraca czas trwania opryszczki i może łagodzić jej przebieg.
Natomiast plastry Compeed wprawdzie nie leczą opryszczki, ale maskują nieestetyczne zmiany chorobowe tworząc hydrożelową „drugą skórę” i przyspieszają ich zagojenie.
Uwaga: W leczeniu opryszczki zwykłej bardzo istotne jest przestrzeganie higieny, by uniknąć przenoszenie na palcach zawierającej aktywnego wirusa wydzieliny z pęcherzyków w inne okolice ciała. Na przykład zainfekowanie oka może skończyć się bardzo poważnym powikłaniem w postaci zapalenia rogówki.
Ciekawostki i hipotezy
Co trzeci Polak powyżej 15 roku życia cierpi z powodu zakażenia wirusem HSV-1.
Co trzeci chory z opryszczką na twarzy unika wtedy spotkań towarzyskich i zawodowych.
Co czwarta kobieta uważa się za nieatrakcyjną, kiedy na jej twarzy pojawia się „zimno”.
Obecnie lekarze przypuszczają, że zakażenie genitaliów wirusem opryszczki pospolitej prawdopodobnie może mieć związek z rakiem szyjki macicy, chociaż nie jest samodzielnym i bezpośrednim czynnikiem etiologicznym (natomiast udowodniony jest taki związek między wirusem brodawczaka ludzkiego HPV a rakiem szyjki macicy i dlatego warto szczepić się przeciwko temu wirusowi).
Infekcja HSV-1 jest uznawana za silny czynnik etiologiczny ryzyka rozwoju choroby Alzheimera.
